Psoríase – 10 conselhos (tratamentos naturais, suplementos alimentares…)
Uma das doenças mais estigmatizadas, a psoríase tem repercussões físicas e psicológicas profundas em todos os que dela sofrem. Descubra os nossos 10 conselhos práticos para viver melhor com a sua doença no dia a dia.
Psoríase – do que se trata?
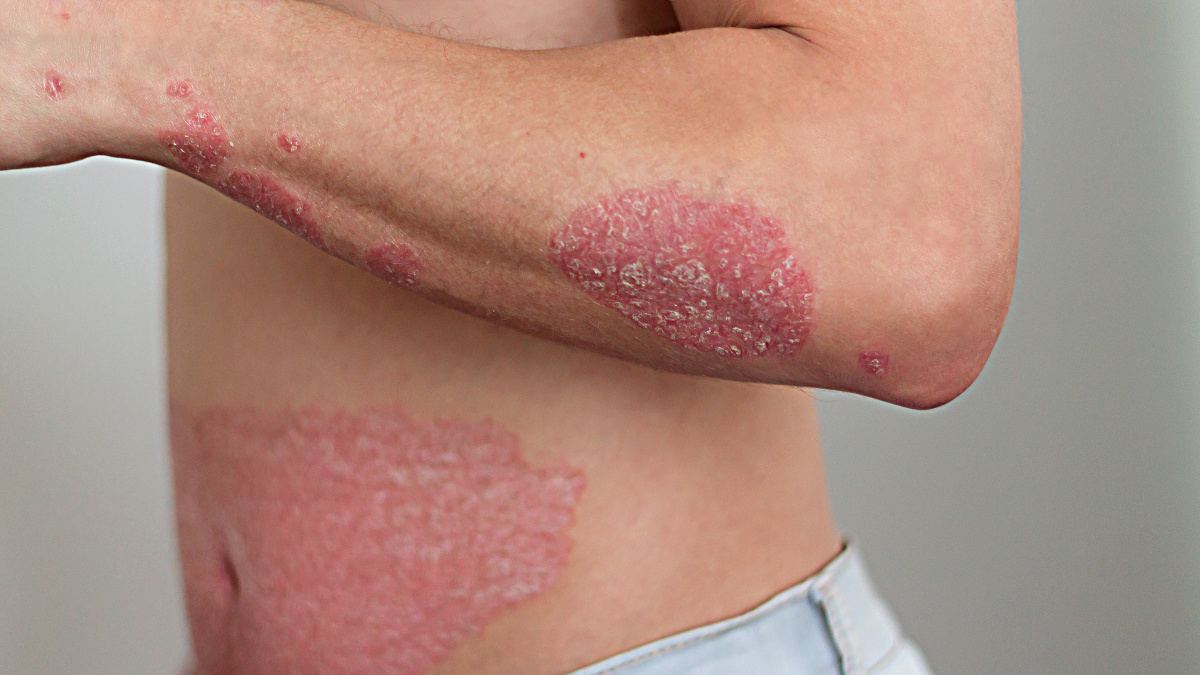
A psoríase é uma doença inflamatória da pele de origem multifatorial, caracterizada pelo surgimento de placas vermelhas descamativas em várias partes do corpos (1). Estas evoluem por surtos intercalados por períodos de remissão.
Sabe-se atualmente que esta patologia crónica resulta de uma infiltração anormal da pele por células imunitárias (2). Estas originam uma inflamação cutânea exagerada e estimulam a produção de queratinócitos (células que produzem queratina). Ainda imaturas, estas células acumulam-se em massa na superfície da epiderme, originando um espessamento da camada córnea e o surgimento de escamas.
Na sua forma benigna, a psoríase concentra-se sobretudo nas zonas de fricção (cotovelos, joelhos, antebraço, zona inferior das costas…), no couro cabeludo e nas unhas. Na sua forma grave, pode estender-se de forma impressionante a todo o corpo – inclusive ao rosto e mucosas – e complicar-se com comprometimentos reumatismais ou metabólicos (3).
Segundo a OMS, a psoríase afeta cerca de 125 milhões de pessoas em todo o mundo, com um pico de incidência notável entre os 20 e 40 anos de idade (4). Apesar de ainda não se compreenderem bem as suas origens, constata-se uma predisposição genética forte (com 30% de formas familiares). Alguns fatores como o stress, o consumo de álcool, alterações climáticas, infeções ou a toma de determinados medicamentos influenciariam o desencadeamento das crises (5).
Não há qualquer tratamento que permita curar definitivamente a psoríase. Por conseguinte, o objetivo consiste em reduzir os sintomas para melhorar a qualidade de vida dos doentes. Em primeira instância, podem ser aplicadas localmente pomadas anti-inflamatórias à base de vitamina D ou de cortisona. Quando a superfície corporal atingida é grande, o tratamento pode assentar em medicamentos imunossupressores (como a ciclosporina) ou sessões de exposição a ultravioletas. Para as formas refratárias, a bioterapia (injeções de anticorpos monoclonais) proporciona uma remissão em 75% dos casos (6). Em todos os casos, siga – obviamente – as recomendações dos profissionais de saúde.
No quotidiano, algumas medidas simples contribuem igualmente para atenuar os desconfortos associados à psoríase, e até para espaçar os surtos.
Hidratar bem a sua pele
As lesões da psoríase causam frequentemente prurido (7). Contudo, coçar-se agrava as descamações. Para limitar estes desconfortos, tenha o cuidado de hidratar bem a sua pele aplicando um creme hidratante pelo menos uma vez por dia, insistindo nas zonas propensas a escamação (8).
Limitar as agressões do couro cabeludo
A psoríase do couro cabeludo representa um enorme desafio terapêutico, tendo em conta a presença dos cabelos que dificultam a penetração e a aderência dos tratamentos (9).
Além de aplicar os cuidados tópicos receitados pelo seu médico, evite tanto quanto possível os traumatismos repetidos que podem perpetuar ou agravar as inflamações: secador de cabelo demasiado quente, bandoletes, faixas, lenços… Mantenha o seu secador a uma boa distância do couro cabeludo (pelo menos 20 cm) e utilize escovas macias.
Cobrir adequadamente as suas necessidades de vitamina A
A relação entre psoríase e índice de vitamina A ainda não está esclarecida. No entanto, um estudo realizado em 2011 revelou uma concentração reduzida de carotenóides (uma determinada categoria de vitamina A) na pele dos sujeitos com psoríase relativamente às pessoas saudáveis (10). Assinalamos igualmente que esta vitamina contribui para manter uma pele normal bem como para o funcionamento normal do sistema imunitário (11-12).
Para compensar esta eventual falta, abuse das frutas e legumes amarelo-alaranjados como as abóboras, as cenouras, a batata doce ou o milho. Após aval médico, pode também optar por tomar um suplemento de carotenóides (o suplemento Carottol reúne numa só cápsula betacaroteno, luteína, zeaxantina e astaxantina) (13).
Evitar os perfumes (e os óleos essenciais)
Em caso de surto de psoríase, a pele torna-se mais permeável aos alergénios. Os dermatologistas recomendam, por isso, pôr de lado os perfumes e os óleos essenciais que são suscetíveis de os conter (14).
O aloé vera, a planta das peles problemáticas
Extraído das folhas de aloé, o gel de aloé vera tem propriedades emolientes e suavizantes graças à sua riqueza em mucilagens. Desde a Mesopotâmia antiga ao Egito dos faraós, era utilizado tradicionalmente para combater diversas infeções cutâneas. Desde cerca de 1930, a sua utilização tópica ganhou um interesse renovado na dermatologia e na cosmética (15). Por via interna, esta planta contribui igualmente para manter a imunidade devido ao seu teor de acemanana (16).
Em caso de psoríase, em que a pele é posta à prova, privilegie um gel bio puro sumo de aloé para aplicar diretamente sobre as suas lesões (17).
Fazer a sua higiene com sabão de Alepo
Em matéria de cosmética, é difícil fazer mais natural do que o sabão de Alepo! Formulado a partir de azeite, de óleo de bagas de loureiro e de sódio, é apreciado há mais de 3000 anos pelas suas virtudes purificantes e desinfetantes.
Graças aos ácidos gordos nele contidos, limita o endurecimento das placas e melhora o conforto cutâneo sem agravar as lesões da psoríase. Pode, por conseguinte, ser utilizado para a higiene.
Potenciar os seus aportes de ómega 3
A ligação entre consumo de ácidos gordos e nível de inflamação está atualmente claramente estabelecida. Por isso, recomenda-se aumentar os seus aportes de ómega 3 para contrabalançar a quantidade excessiva de ómega 6 das nossas refeições (pró-inflamatórios em excesso) (18-19).
Os ómega 3 concentram-se sobretudo nos peixes gordos, no óleo de colza, nas sementes de linhaça e de cânhamo. Para garantir os seus aportes ideais, pode também optar pela toma de um suplemento destes preciosos ácidos gordos (por exemplo, o suplemento de alta estabilidade Super Omega 3, que combina EPA e DHA provenientes de pesca sustentável) (20).
Fazer cataplasma com farinha de aveia
Dotada de um forte poder emoliente, a farinha de aveia elimina suavemente as células mortas acalmando a vermelhidão (21). Para a utilizar é fácil: verta 100 g de farinha de aveia em 5 litros de água; depois deixe levantar fervura. Espalhe a mistura arrefecida sobre as zonas afetadas e deixe atuar durante 15 minutos antes de enxaguar.
Tomar banhos de sal do Mar Morto
Cicatrizante e desintoxicante, o sal do Mar Morto é um aliado ancestral das peles atópicas. É igualmente interessante em caso de rigidez nas articulações, que acompanha a psoríase grave (22-23). Dissolve-se na água do banho, numa proporção de 3 a 4 colheres de sopa. Efeito relaxante garantido!
Polypodium leucotomos, o feto da pele bonita
O Polypodium leucotomos é um feto da família das Polipodiáceas que cresce nas florestas da América do sul e central. Nas Honduras, as populações indígenas utilizam-no desde tempos imemoriais para atenuar os desconfortos cutâneos e preservar a beleza da pele.
Contendo, nomeadamente, ácidos cafeico e ferrúlico, que são potentes compostos fenólicos, o seu papel na fotoproteção e o seu modo de interação com as defesas imunitárias são atualmente objeto de vários estudos científicos (24-25).
Este tesouro da medicina tradicional sul americana encontra-se na forma de suplemento alimentar (à semelhança de Polypodium leucotomos Extract, estabilizado com goma de acácia e farinha de arroz para uma composição 100% natural).
O CONSELHO SUPERSMART
Referências
- Nair PA, Badri T. Psoriasis. [Updated 2022 Apr 6]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK448194/
- Rendon A, Schäkel K. Psoriasis Pathogenesis and Treatment. Int J Mol Sci. 2019 Mar 23;20(6):1475. doi: 10.3390/ijms20061475. PMID: 30909615; PMCID: PMC6471628.
- Oliveira Mde F, Rocha Bde O, Duarte GV. Psoriasis: classical and emerging comorbidities. An Bras Dermatol. 2015 Jan-Feb;90(1):9-20. doi: 10.1590/abd1806-4841.20153038. PMID: 25672294; PMCID: PMC4323693.
- Bu J, Ding R, Zhou L, Chen X, Shen E. Epidemiology of Psoriasis and Comorbid Diseases: A Narrative Review. Front Immunol. 2022 Jun 10;13:880201. doi: 10.3389/fimmu.2022.880201. PMID: 35757712; PMCID: PMC9226890.
- Kamiya K, Kishimoto M, Sugai J, Komine M, Ohtsuki M. Risk Factors for the Development of Psoriasis. Int J Mol Sci. 2019 Sep 5;20(18):4347. doi: 10.3390/ijms20184347. PMID: 31491865; PMCID: PMC6769762.
- Rendon A, Schäkel K. Psoriasis Pathogenesis and Treatment. Int J Mol Sci. 2019 Mar 23;20(6):1475. doi: 10.3390/ijms20061475. PMID: 30909615; PMCID: PMC6471628.
- Komiya E, Tominaga M, Kamata Y, Suga Y, Takamori K. Molecular and Cellular Mechanisms of Itch in Psoriasis. Int J Mol Sci. 2020 Nov 9;21(21):8406. doi: 10.3390/ijms21218406. PMID: 33182442; PMCID: PMC7664892.
- Kim SD, Huh CH, Seo KI, Suh DH, Youn JI. Evaluation of skin surface hydration in Korean psoriasis patients: a possible factor influencing psoriasis. Clin Exp Dermatol. 2002 Mar;27(2):147-52. doi: 10.1046/j.1365-2230.2002.00975.x. PMID: 11952709.
- Blakely K, Gooderham M. Management of scalp psoriasis: current perspectives. Psoriasis (Auckl). 2016 Mar 29;6:33-40. doi: 10.2147/PTT.S85330. PMID: 29387592; PMCID: PMC5683126.
- Lima XT, Kimball AB. Skin carotenoid levels in adult patients with psoriasis. J Eur Acad Dermatol Venereol. 2011 Aug;25(8):945-9. doi: 10.1111/j.1468-3083.2010.03888.x. Epub 2010 Nov 4. PMID: 21054574.
- VanBuren CA, Everts HB. Vitamin A in Skin and Hair: An Update. Nutrients. 2022 Jul 19;14(14):2952. doi: 10.3390/nu14142952. PMID: 35889909; PMCID: PMC9324272.
- Huang Z, Liu Y, Qi G, Brand D, Zheng SG. Role of Vitamin A in the Immune System. J Clin Med. 2018 Sep 6;7(9):258. doi: 10.3390/jcm7090258. PMID: 30200565; PMCID: PMC6162863.
- Darvin ME, Sterry W, Lademann J, Vergou T. The Role of Carotenoids in Human Skin. 2011 Dec 16;16(12):10491–506. doi: 10.3390/molecules161210491. PMCID: PMC6264659.
- Jacob SE, Butler D, Herro E. Corticosteroid and fragrance allergy exacerbating scalp psoriasis. J Clin Aesthet Dermatol. 2014 Feb;7(2):54-5. PMID: 24578782; PMCID: PMC3935652.
- Syed TA, Ahmad SA, Holt AH, Ahmad SA, Ahmad SH, Afzal M. Management of psoriasis with Aloe vera extract in a hydrophilic cream: a placebo-controlled, double-blind study. Trop Med Int Health. 1996 Aug;1(4):505-9. doi: 10.1046/j.1365-3156.1996.d01-91.x. PMID: 8765459.
- Sierra-García GD, Castro-Ríos R, González-Horta A, Lara-Arias J, Chávez-Montes A. Acemannan, an extracted polysaccharide from Aloe vera: A literature review. Nat Prod Commun. 2014 Aug;9(8):1217-21. PMID: 25233608.
- Guo X, Mei N. Aloe vera: A review of toxicity and adverse clinical effects. J Environ Sci Health C Environ Carcinog Ecotoxicol Rev. 2016 Apr 2;34(2):77-96. doi: 10.1080/10590501.2016.1166826. PMID: 26986231; PMCID: PMC6349368.
- Innes JK, Calder PC. Omega-6 fatty acids and inflammation. Prostaglandins Leukot Essent Fatty Acids. 2018 May;132:41-48. doi: 10.1016/j.plefa.2018.03.004. Epub 2018 Mar 22. PMID: 29610056.
- Mori TA, Beilin LJ. Omega-3 fatty acids and inflammation. Curr Atheroscler Rep. 2004 Nov;6(6):461-7. doi: 10.1007/s11883-004-0087-5. PMID: 15485592.
- Clark CCT, Taghizadeh M, Nahavandi M, Jafarnejad S. Efficacy of ω-3 supplementation in patients with psoriasis: a meta-analysis of randomized controlled trials. Clin Rheumatol. 2019 Apr;38(4):977-988. doi: 10.1007/s10067-019-04456-x. Epub 2019 Feb 18. PMID: 30778861.
- Clark CCT, Taghizadeh M, Nahavandi M, Jafarnejad S. Efficacy of ω-3 supplementation in patients with psoriasis: a meta-analysis of randomized controlled trials. Clin Rheumatol. 2019 Apr;38(4):977-988. doi: 10.1007/s10067-019-04456-x. Epub 2019 Feb 18. PMID: 30778861.
- Katz U, Shoenfeld Y, Zakin V, Sherer Y, Sukenik S. Scientific evidence of the therapeutic effects of dead sea treatments: a systematic review. Semin Arthritis Rheum. 2012 Oct;42(2):186-200. doi: 10.1016/j.semarthrit.2012.02.006. Epub 2012 Apr 12. PMID: 22503590.
- Emmanuel T, Lybæk D, Johansen C, Iversen L. Effect of Dead Sea Climatotherapy on Psoriasis; A Prospective Cohort Study. Front Med (Lausanne). 2020 Mar 18;7:83. doi: 10.3389/fmed.2020.00083. PMID: 32258044; PMCID: PMC7093374.
- Berman B, Ellis C, Elmets C. Polypodium Leucotomos--An Overview of Basic Investigative Findings. J Drugs Dermatol. 2016 Feb;15(2):224-8. PMID: 26885792; PMCID: PMC5189711.
- Choudhry SZ, Bhatia N, Ceilley R, Hougeir F, Lieberman R, Hamzavi I, Lim HW. Role of oral Polypodium leucotomos extract in dermatologic diseases: a review of the literature. J Drugs Dermatol. 2014 Feb;13(2):148-53. PMID: 24509964.
Palavras-chave
Comentários
Deve estar ligado à sua conta para poder deixar um comentário
Este artigo ainda não foi recomendado; seja o primeiro a dar a sua opinião
8 Dias
Produtos muito bons
Produtos muito bons, eu sou uma pessoa com muitas intolerancias e ate agora correu sempre muito bem. Sao muito rápidos a entregar
MARIA CRUZ
9 Dias
Very fast and easy
Very fast and easy
- António Pinheiro da Silva
40 Dias
Excelente produto
Excelente produto, já é minha segunda compra. O serviço de entrega 📦 muito eficiente. Muito satisfeita
Girlei Santos
68 Dias
Nada a dizer
Nada a dizer. Perfeito !
Paulo Santos
91 Dias
Rapidez na entrega!!
Muito rápida a entrega e tudo impecável!!
CARVALHAIS Filipa
108 Dias
Muito eficiente
Muito eficiente, voltarei a comprar.
MARIA CRUZ
122 Dias
Produtos excelentes a um preço…
Produtos excelentes a um preço razoável, pena não ser possível o pagamento por MB.
Fernando Flores
125 Dias
Envio rápido
Envio rápido
Susana Fernandes
144 Dias
Empresa idónea
Empresa idónea, com garantia de qualidade dos produtos.
Paula Carvalho
147 Dias
Entrega no prazo previsto
Entrega no prazo previsto. Bom produto que em relação a outros com a mesma ‘substância’ não apresentaram as melhorias que a supersmart origina. Tenho comprado também produtos supersmart noutros vendedores que não a supersmart.com mais baratos mesmo que tivesse a subscrição da supersmart e mesmo com os 10% de desconto que tenho agora. Mas como é produto da supersmart dentro da validade ( claro) suponho que tenha a mesma qualidade. Cumprimentos
Teresa Faria
158 Dias
Podem Confiar 🙏🏻
Ótimos produtos e entregas rápidas🙏🏻 Correu tudo como esperado 🥰 Podem confiar 🙏🏻
Vera Lúcia Oliveira
175 Dias
Gosto:
Gosto: Resolução rápida de problemas. Disponibilidade. Produtos excelentes, sendo alguns difíceis de conseguir noutros lugares.
SANTOS Antonio
186 Dias
Boa experiência e um excelente produto
Um produto excelente assim como o tempo de entrega da encomenda
PESTANA Claudia
6 Horas
Toujours entièrement satisfait après…
Toujours entièrement satisfait après plusieurs années de commande.
M FABRICE NERMOND
7 Horas
Alles ok
Alles ok, alleen de verzending was wat later dan verwacht!!! Ik hou niet van reviews omdat ik koper maar geen verkoper ben. Reviews zijn dikwijls fake. Daarom: wees steeds kritisch of je komt bedrogen uit.
Wouters
ou reembolsado;